Iperplasia prostatica benigna
La prostata: che organo è? a cosa serve? dove è situata?
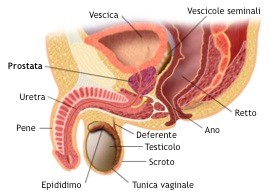
La prostata è una ghiandola che fa parte dell’apparato genitale maschile, insieme alle vescicole seminali, le ampolle deferenziali, i vasi deferenti, i testicoli, gli epididimi ed il pene. La funzione della prostata è quella di produrre una parte del liquido seminale che, insieme alla parte prodotta dalle vescicole seminali e agli spermatozoi, viene versato nell’uretra (il canale che porta l’urina dalla vescica all’esterno) e quindi espulso all’esterno al momento dell’eiaculazione. Inoltre, producendo zinco, ha un ruolo antibatterico proteggendoci dalle infezioni delle vie urinarie. La sua posizione anatomica nella parte più profonda del bacino, posta sotto alla vescica ed attraversata dall’uretra, attribuisce alla prostata un ruolo anche nella funzione del basso apparato urinario. Questo ruolo diventa importante nella patologia conosciuta come iperplasia prostatica o “adenoma prostatico”. Nel giovane, infatti, la prostata ha la forma e le dimensioni di una piccola castagna, con la punta rivolta in basso e la base verso l’alto a contatto con la vescica; con il progredire dell’età la prostata va incontro ad un processo di progressivo e più o meno rapido ingrossamento che ne modifica la forma e le dimensioni.
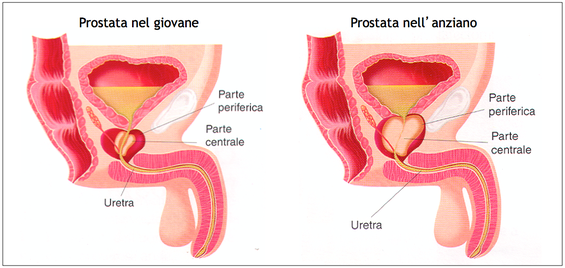
Ipertrofia prostatica benigna (IPB) o adenoma prostatico: cos'è?
L’IPB è una condizione che si sviluppa nel maschio adulto-anziano caratterizzata da un aumento di volume della zona di prostata che circonda l’uretra. Questa condizione non deve essere considerata una malattia fino a quando non produca ostacolo al flusso dell’urina e/o sintomi che alterino il fisiologico atto dello svuotamento vescicale (minzione). Soprattutto, non deve essere confusa con la malattia maligna che può colpire la prostata e cioè con il carcinoma prostatico.
I sintomi
Urgenza minzionale: incapacità da parte del paziente di differire la minzione.
Pollachiuria: aumento della frequenza minzionale diurna e notturna.
Esitazione: attesa prima di iniziare la minzione.
Mitto ipovalido: comparsa di un getto urinario debole.
Disuria: difficoltà alla minzione, utilizzo della spinta addominale per riuscire ad espellere le urine, riscontro di mitto debole ed interrotto.
Senso di incompleto svuotamento vescicale: sensazione di non aver svuotato completamente la vescica dopo aver urinato.
Iscuria paradossa: grave difficoltà alla minzione secondaria a ritenzione d’urina con sgocciolamento continuo (è una falsa incontinenza in quanto in realtà la vescica è piena e trabocca).
Ritenzione d’urina (completa o incompleta): incapacità totale o parziale da parte del paziente di emettere all’esterno l’urina contenuta nella vescica.
Ematuria: emissione di sangue con le urine.
Emospermia: emissione di sangue nel liquido seminale.

A che conseguenze può portare l'IPB
Se non trattata in maniera corretta l’IPB può portare alla comparsa di alcune complicanze o a danni permanenti all’apparato urinario. I pazienti con prostata di grosse dimensioni sembrano maggiormente a rischio di sviluppare le complicanze legate all’IPB come la ritenzione d’urina, l’infezione delle vie urinarie, la calcolosi vescicale, i diverticoli vescicali, la compromissione funzionale della vescica e infine l’insufficienza renale.
Quali esami eseguire
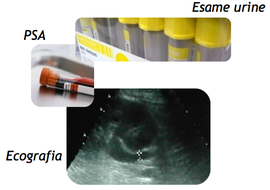
Gli esami di base che generalmente consentono di inquadrare l’iperplasia prostatica benigna ed i conseguenti disturbi minzionali sono:
- l’esame delle urine
- il PSA
- l’ecografia dell’ apparato urinario
- l’uroflussometria
- questionari sintomatologici (es. IPSS)
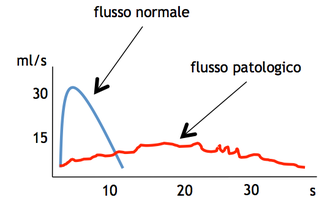
L’esame delle urine ci permette di escludere infezioni delle vie urinarie o la presenza di tracce di sangue nelle urine. Il PSA, insieme all’esplorazione rettale della prostata, risulta importante nella differenziazione tra iperplasia prostatica e tumore della prostata. L’ecografia dell’apparato urinario ci permette di avere una visione d’insieme sull’integrità dell’ apparato urinario (escludere la presenza di calcoli, anomalie dei reni o della vescica, dilatazione delle alte vie urinarie o ristagno di urina in vescica). Infine l’uroflussometria ci consente di misurare il flusso minzionale del paziente. Nel paziente con disturbi minzionali secondari all’IPB la curva che rappresenta il flusso è generalmente di altezza ridotta (picco di flusso basso) e prolungata.
Le terapie mediche
Inibitori della 5-alfareduttasi (finasteride e dutasteride):
sono farmaci che agiscono riducendo il volume della ghiandola prostaticainibendo uno specifico enzima coinvolto nella stimolazione della crescita cellulare. Consentono una riduzione di circa il 25% delle dimensioni della prostata in un periodo compreso fra i 6 e 12 mesi di terapia, mantenendo tale effetto con il proseguo della cura. Gli effetti collaterali hanno un incidenza scarsa intorno al 2-8%, quelli più comuni sono il calo della libido e della funzione sessuale e la riduzione dell’eiaculato.
Alfa-bloccanti (doxazosina, terazosina, alfuzosina, tamsulosina):
determinano un rilassamento della muscolatura liscia del collo vescicale e dell’uretra prostatica favorendo il passaggio dell’ urina nel tratto di uretra che si restringe a causa dell’aumento di volume dei lobi prostatici. Questi farmaci, che sono nati come anti-ipertensivi, possono determinare del cali di pressione soprattutto nei primi giorni di cura oppure stanchezza, capogiri, disturbi gastro-intestinali come mal di stomaco e diarrea ed infine possono determinare la scomparsa dell’eiaculazione (eiaculazione retrograda). Tutti questo sintomi regrediscono totalmente alla sospensione del farmaco.
Fitoterapici: nella cura dell’ ipertrofia prostatica vengono spesso utilizzati farmaci derivati dalle piante, utili soprattutto nel miglioramento della sintomatologia, specialmente se coesistono disturbi infiammatori (es. prostatiti); il loro reale ruolo però deve essere ancora confermato da ampi studi clinici prospettici.
I farmaci sopradescritti possono venire anche associati per potenziare gli effetti terapeutici.
Le terapie chirurgiche
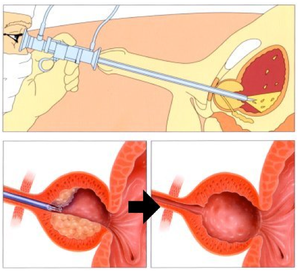
La scelta del tipo di procedura a cui sottoporre il paziente affetto da IPB sintomatica si basa essenzialmentesulle dimensioni dell’adenoma prostatico da rimuovere.
TURP (resezione prostatica trans-uretrale)
La TURP è l’intervento di riferimento ed il più eseguito al mondo nei pazienti con iperplasia prostatica benigna. La TURP è un intervento endoscopico, viene praticato quindi per via trans-uretrale (non necessita di incisioni chirurgiche), si esegue in anestesia generale o epidurale (anestesia spinale). L’intervento viene condotto con uno strumento denominato resettore sulla cui sommità vi è un’ ansa metallica attraverso la quale passa corrente elettrica che consente la resezione dell’adenoma prostatico e la coagulazione dei vasi sanguigni. Lo strumento è collegato ad un sistema di irrigazione, ad una fonte luminosa e ad una telecamera che consentono la visione endoscopica. I frammenti resecati si raccolgono durante la procedura in vescica e vengono successivamente aspirati all’esterno. Alla fine della procedura dopo aver rimosso l’intero tessuto adenomatoso e effettuato l’emostasi si applica un catetere speciale denominato a “tre vie”. Nel post-operatorio questo catetere permette il fluire di un lavaggio vescicale continuo che evita la formazione di coaguli e che viene mantenuto generalmente per 24 ore. Successivamente si sospende il lavaggio e si invita il paziente a bere molto. Se a distanza di altre 24-48 ore le urine sono chiare si rimuove il catetere. Il paziente è ancora invitato ad assume molti liquidi (almeno 2-3 litri di acqua) e se le urine permangono chiare a distanza di altre 24 ore può essere dimesso dopo un totale di circa 3 gg dall’intervento. Se le urine invece permangono ematiche la permanenza del catetere e la degenza possono prolungarsi di 1-2 giorni. La TURP con strumento monopolare può essere utilizzata in sicurezza per il trattamento di prostate che non superino 60 gr di peso. Il prolungarsi della procedura determina infatti un rischio di assorbimento generale del liquido di irrigazione che può determinare disturbi cardiocircolatori e neurologici anche gravi (TUR-syndrome). Sempre più utilizzati sono gli strumenti bipolari che consentono di trattare adenomi di maggiori dimensioni evitando il rischio della TUR-syndrome. Le complicanze che possono verificarsi nell’immediato post operatorio sono: sanguinamneto (necessità di emo-trasfusioni 4%), TUR-syndrome (0-8%), ritenzione d’urina post-operatoria (5%), infezione delle vie urinarie (5-10%). Le complicanze tardive possono essere: stenosi del collo vescicale o dell’uretra (2%), impotenza (<1%), incontinenza (<1%), rischio di reintervento per recidiva di IPB (dopo 10 anni) (4-5%).
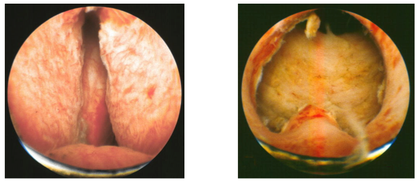
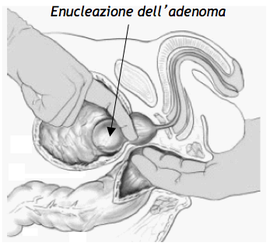
ADENOMECTOMIA PROSTATICA
Rappresenta il classico intervento per l’iperplasia prostatica, noto ed eseguito da più 100 anni, e consiste nella rimozione del tessuto iperplastico con un intervento chirurgico a cielo aperto. Questo intervento tuttora valido è utilizzato in pazienti con voluminosi adenomi prostatici (> 70-80 grammi). L’intervento si conduce mediante una piccola incisione addominale e con l’asportazione del tessuto adenomatoso, mediante l’apertura della vescica o direttamente della capsula prostatica. La degenza post-operatoria è generalmente più lunga rispetto alla TURP, il lavaggio continuo viene tenuto per 2-3 giorni e il catetere per un totale di 4 o 5 giorni; la degenza postoperatoria è di circa 5 giorni. Le complicanze sono le stesse elencate per la TURP, ma sicuramente l’adenomectomia prostatica presenta maggiori rischi di sanguinamento e di trasfusioni (20% di tasso di trasfusione).
TERAPIE ALTERNATIVE ED EMERGENTI
Numerose sono le terapie proposte negli ultimi anni come alternative a questi interventi. Va detto tuttavia che molte hanno evidenziato scarsi risultati e sono state quindi molto poco praticate. Incoraggianti sono i dati derivanti dall’applicazione del laser nella terapia dell’IPB tuttavia tale procedura deve ancora essere confermata con studi a lungo termine. Altre tecniche sono rappresentate dalla vaporizzazione prostatica transuretrale (TUVAP), laser Nd: YAG, termoterapia con microonde (TUMT), ablazione transuretrale con radiofrequenze (TUNA) ecc. Come già detto la gran parte di queste tecniche necessitano di una conferma a lungo termine.
Risorse correlate
Questionario sintomatologico: IPSS
App consigliate: Prostate Pal 2
Articoli correlati
2019/3/12 Arriva in Italia Rezum: la terapia con vapore acqueo per l’ipertrofia prostatica
2014/1/31 Ridotti livelli di melatonina si associano a una maggior frequenza delle minzioni notturne
2013/11/22 Confronto tra GreenLight laser 180W XPS e TURP: risultati dello studio GOLIATH
